Ung thư sẽ không còn là một nỗi ám ảnh.
Hầu hết chúng ta đều biết, bệnh nhân ung thư ngày nay có sự lựa chọn giữa 3 phương pháp điều trị: phẫu thuật để cắt bỏ khối u, hóa trị và xạ trị. Nhưng trong vòng nửa thập kỷ trở lại đây, còn có một phương pháp mới đầy hứa hẹn đang được phát triển. Mang tên liệu pháp miễn dịch, các chuyên gia nhận định nó sẽ trở thành "mộtbước ngoặt trong điều trị ung thư".
Thay vì tập trung giết chết tế bào gây bệnh, liệu pháp huy động hệ miễn dịch chống lại khối u, như cách chúng đang thực hiện rất tốt với vi khuẩn và virus. Năm 2013, tạp chí Science cũng bình chọn liệu pháp miễn dịch là “bước đột phá của năm”, cho dù các nghiên cứu chỉ mới được thực hiện trong giai đoạn đầu.
Câu chuyện nổi tiếng nhất về liệu pháp miễn dịch thuộc về cô bé người Mỹ, Emily Whitehead, người đầu tiên thử nghiệm phương pháp này năm 2012. Emily khi đó 7 tuổi được chẩn đoán ung thư bạch cầu với cơ hội sống sót chỉ là 1 trên 1.000.
Tuy nhiên, sau khi đăng kí chương trình thử nghiệm liệu pháp miễn dịch tại bệnh viện Philadelphia, cuộc sống của Emily đã trở lại như một phép màu. Bây giờ, cô bé đã đang học lớp 5 và hoàn toàn thoát khỏi những tế bào ung thư trong 4 năm.
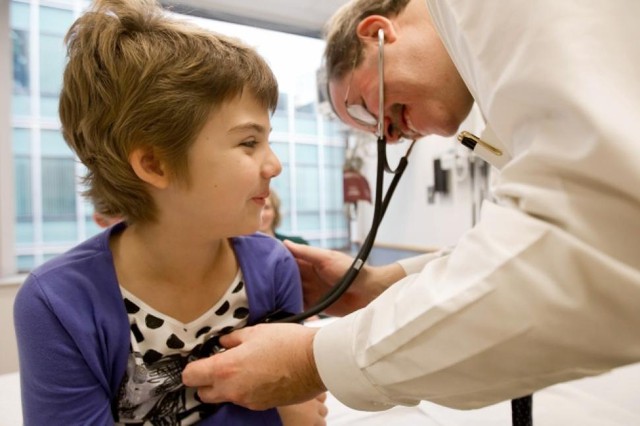
Emily Whitehead, cô bé đã được điều trị khỏi ung thư bằng liệu pháp miễn dịch
Tất cả những điều này cho thấy ung thư hoàn toàn có thể trở thành một căn bệnh có thể chữa trị. Tuy nhiên, vẫn còn đó những thách thức để phép màu mà liệu pháp miễn dịch mang đến cho Emily trở nên phổ biến với mọi bệnh nhân ung thư trên thế giới. Vượt qua chúng, nhân loại sẽ không còn nhìn nhận ung thư là một nỗi ám ảnh:
Thách thức thứ nhất: Khối u không muốn hệ miễn dịch biết chúng là khối u
Cuối những năm 1980, các nhà khoa học bắt đầu đặt ra câu hỏi: Liệu hệ thống miễn dịch của chúng ta có thể chiến đấu với các khối u ung thư, giống cách mà nó làm với bất kể một đối tượng ngoại lai nào xuất hiện trong cơ thể?
Một số nghiên cứu ngay lập tức được thử nghiệm ở chuột và người để kiểm tra điều này. Các nhà khoa học trích xuất các tế bào miễn dịch từ một cơ thể người bệnh và lập trình lại nó. Sau đó, các tế bào được đưa trở lại, chúng thực sự đã khiến khối u tạm thời thu nhỏ lại. Đây chính là dấu hiệu đầu tiên mở ra hy vọng cho liệu pháp miễn dịch.
Hóa ra, các khối u cũng có chút “bối rối” trong việc chống lại hệ thống miễn dịch được điều chỉnh. Tuy nhiên, chúng không dễ dàng bị đánh bại. Trong những năm 1990 sau đó, các nhà khoa học quan sát được một cơ chế của tế bào ung thư, chống lại sự phát hiện của tế bào T, thuộc hệ miễn dịch.
Các tế bào T có khả năng tìm kiếm các phần tử ngoại lai trong cơ thể, thông qua việc kiểm tra mã protein của chúng trên tế bào. Khi phát hiện mã protein không bình thường, chúng ngay lập tức tấn công và giết chết tế bào mang nó.

Những tế bào T của hệ miễn dịch tấn công tế bào ung thư
Tuy nhiên, các khối u rất "thông minh". Chúng ngăn chặn quá trình tế bào T nhận dạng mã protein. Bằng cách này, khối u cơ bản là tàng hình trước sự quét của hệ miễn dịch.
Hiện nay, thử thách này đã được các nhà khoa học nhận diện và giải quyết, ít nhất là một phần. Các nghiên cứu sâu rộng về cơ chế tàng hình của khối u đã góp phần tổng hợp một vài loại thuốc có thể khắc phục điều đó. Dẫu vậy, chúng vẫn chưa hoàn hảo và còn nhiều hạn chế.
Thử thách thứ hai: Thuốc miễn dịch là có hiệu quả cao, nhưng không hoạt động trên tất cả mọi người
Cho đến ngày hôm nay, có 3 loại thuốc đã được phê duyệt cho liệu pháp miễn dịch điều trị ung thư: Ipilumimab, Nivolumab và Pembrolizumab. Chúng hoạt động theo một cơ chế chung, giải phóng các tế bào T để tìm kiếm mã protein và tấn công khối u.
Các loại thuốc này đã hoạt động rất hiệu quả trong điều trị ung thư tái phát. Những bệnh nhân có khối u trở lại sau hóa xạ trị thường chỉ sống được không quá 3 tháng. Tuy nhiên, điều trị bằng liệu pháp miễn dịch trong nhiều trường hợp đã kéo dài sự sống của họ trong nhiều năm. Rất ít phương pháp điều trị thông thường có thể cung cấp cơ hội thứ hai như vậy cho bệnh nhân ung thư.
Nhưng có một vấn đề: các loại thuốc này không hiệu quả đối với tất cả mọi người. Chúng chỉ được phê duyệt trong điều trị ung thư da và phổi. Ngay cả trong hai căn bệnh này, thuốc chỉ có tác dụng với một số bệnh nhân. Ví dụ cụ thể, Ipilimumab có thể tăng gấp đôi tiên lượng cho 20% bệnh nhân ung thư da di căn. Đối với 80% bệnh nhân còn lại, thuốc không có ảnh hưởng đáng kể.
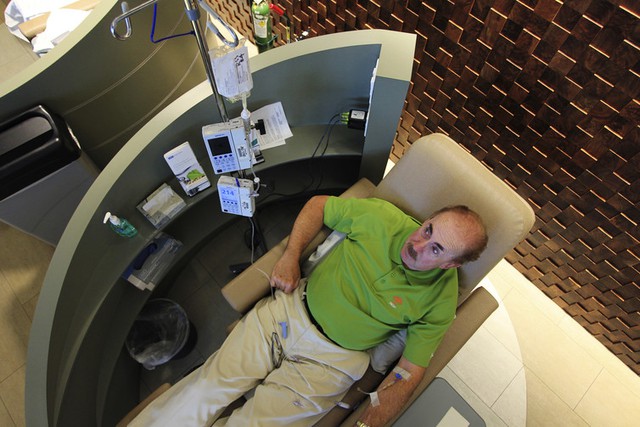
Một bệnh nhân ung thư đang nhận được thuốc Pembrolizumab qua đường truyền tĩnh mạch
Các nhà khoa học nói rằng một phần lý do của vấn đề này đến từ sự khác biệt trong DNA của chúng ta. Mặc dù mọi người chia sẻ đến 99,9% DNA giống nhau, tỷ lệ rất nhỏ còn lại vẫn tạo ra sự đa dạng và thay đổi lớn từ người này sang người khác.
Sự khác biệt bắt nguồn từ yếu tố di truyền và một phần đến từ môi trường. Các biến dị trả lời cho câu hỏi bạn là ai, hệ miễn dịch của bạn hoạt động đặc thù như thế nào, bệnh ung thư phát triển theo cách riêng trên cơ thể và bạn có câu chuyện riêng của cuộc đời mình.
Để giải quyết vấn đề này, các nhà khoa học đang cố gắng tập trung nghiên cứu cơ sở di truyền của phản ứng miễn dịch lâm sàng. Bên cạnh đó, họ cũng phát triển các kỹ thuật để xác định khả năng thích ứng của các loại thuốc với từng bệnh nhân ung thư.
Thách thức thứ ba: Những khối u thích nghi để sống dai dẳng
Trong những năm gần đây, các nhà khoa học phát hiện, một trong những lí do khiến các khối u rất khó được điều trị là vì chúng có khả năng thích nghi và phát triển rất đáng ngại. Một số nghiên cứu chỉ ra rằng khối u tồn tại vì chúng đã tiến hóa để “tàng hình” trước hệ thống miễn dịch.
Quá trình này trải qua nhiều năm sau quá trình chọn lọc tự nhiên. Chỉ có những tế bào ung thư thích hợp nhất, có hiệu quả ẩn mình tốt nhất mới có thể thích nghi và đấu tranh lại với hệ miễn dịch. Tuy nhiên, chúng lại chính là kẻ thù lớn nhất và gây biến chứng nguy hiểm cho người bệnh.
Mặc dù hệ thống miễn dịch của con người cũng không ngừng phát triển để chống lại virus và vi khuẩn, các khối u ung thư xứng đáng là kẻ thù ghê gớm nhất mà nó chưa thể vượt mặt. Có một tỷ lệ các bệnh nhân ung thư trải qua liệu pháp miễn dịch mà khối u của họ “tàng hình” và rồi phát triển trở lại. Đây là một thách thức lớn, nơi mà các nhà khoa học mới chỉ bước chân vào tìm hiểu.
Thách thức thứ tư: Điểm mù của hệ miễn dịch
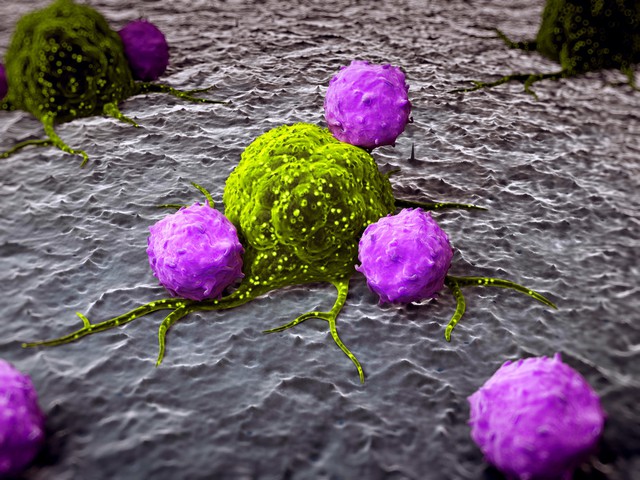
Khi phát hiện tế bào ung thư, hệ miễn dịch sẽ tấn công chúng
Hệ thống miễn dịch của con người hoạt động rất cân bằng trong 2 việc: hạ gục các tế bào ngoại lai làm hại cơ thể và dành sự tự do phát triển cho các tế bào khỏe mạnh của chính chúng ta, cũng như các lợi khuẩn.
Tuy nhiên, hầu hết các các khối u phát triển từ chính các tế bào bên trong cơ thể. Vì vậy, hệ miễn dịch sẽ có xu hướng bỏ qua chúng. Thách thức lớn lúc này là làm thế nào để hệ miễn dịch nhận ra chúng không khỏe mạnh và chỉ tấn công các tế bào ung thư.
Liệu pháp miễn dịch ngày nay giải phóng các tế bào T, điểm mù của hệ miễn dịch được khắc phục bằng cách tăng độ nhạy phát hiện các tế bào ung thư. Điều này vừa có ưu điểm nhưng cũng có nhược điểm lớn.
Tuy các khối u trước đây lẩn trốn đã bắt đầu hiện hình, sự cân bằng tinh tế của hệ miễn dịch cũng bị đảo lộn. Kết quả là một số bệnh nhân điều trị bằng phương pháp này phát triển bệnh tự miễn, khi hệ miễn dịch quay lại tấn công cả những tế bào khỏe mạnh.
Bệnh bạch biến là điều thường xảy ra nhất, da bệnh nhân mất màu dần. Nhiều bệnh nhân báo cáo tình trạng đau dạ dày. Trong trường hợp cực đoan nhất, phản ứng tự miễn dịch đào thải cả những nội tạng của cơ thể. Đây chính là mối nguy hại nhất của liệu pháp miễn dịch trong điều trị ung thư. Nó yêu cầu các loại thuốc cần được kiểm tra rất cẩn thận trước khi được sử dụng phổ biến.
Vượt qua những thách thức
Trong nghiên cứu khoa học, khi đã có thể đặt vấn đề nghĩa là bạn đã đặt chân trên con đường giải quyết chúng. Các thách thức trên cũng không nằm ngoài quy luật này. Khi những người thuộc công chúng có thể tiếp cận và hiểu về những vấn đề qua bài viết này, các nhà khoa học chắc hẳn đã đi được một đoạn trên hành trình của họ rồi.
Tương lai của liệu pháp miễn dịch là rất sáng sủa
Hiện nay, nhiều nghiên cứu thiết lập trình tự DNA của các khối u đã có kết quả bước đầu. Đó là cách các nhà khoa học làm để hiểu hơn về chúng ở cấp độ di truyền. Ít nhất, họ đã có thể phân biệt các tế bào ung thư khác biệt như thế nào với tế bào khỏe mạnh.
Giải trình tự DNA khối u, cùng với các công nghệ mới nổi như sinh thiết lỏng trên máu, sẽ giúp con người hiểu cách bệnh ung thư ẩn mình dưới hệ thống miễn dịch. Các bệnh nhân đáp ứng tốt với các loại thuốc và liệu pháp miễn dịch đã có cơ hội của họ. Trong khi đó, số bệnh nhân còn lại có thể sử dụng miễn dịch như một phương pháp kết hợp với hóa xạ trị truyền thống.
Một tương lai có thể được tưởng tượng ra với liệu pháp miễn dịch cá nhân. Khi một bệnh nhân ung thư bước vào phòng khám, khối u của họ được giải trình tự DNA. Sau đó, các bác sĩ trích xuất các tế bào miễn dịch từ chính cơ thể họ, thiết kế lại chúng thành các vắc-xin phù hợp cho từng người bệnh. Khi quay trở lại, vắc-xin làm hệ miễn dịch của bệnh nhân hoạt động hiệu quả nhất để chống lại tế bào ung thư.
Đó là một tương lai rất sáng sủa, nhưng quay trở lại thực tế, chúng ta vẫn còn 4 thách thức lớn cần phải giải quyết. Ngay lúc này, liệu pháp miễn dịch vẫn là một phương pháp mà các bác sĩ sử dụng rất thận trọng trong điều trị ung thư.
Hi vọng trong tương lai, các nhà khoa học có thể sớm tìm hiểu những cơ chế phức tạp trong “điệu nhảy” giữa các tế bào miễn dịch và tế bào ung thư để điều trị chúng. Đó sẽ là lúc mà chúng ta không còn phải sợ hãi trước căn bệnh đang được coi là án tử này.
Tham khảo Theconversation
NỔI BẬT TRANG CHỦ

Samsung và cuộc cách mạng AI: Hệ sinh thái toàn diện từ TV đến điện thoại di động đã thay đổi đời sống của người tiêu dùng như thế nào?
Với chiến lược toàn diện, Samsung đã sẵn sàng cho một cuộc cách mạng công nghệ tiếp theo, nơi AI đóng vai trò trung tâm. “Ông lớn" Hàn Quốc chứng minh trí tuệ nhân tạo không chỉ là một tính năng trong các thiết bị, mà còn là cốt lõi trong chiến lược đổi mới của họ.

Nhà sáng lập TSMC nhận định về Intel: Sẽ tốt hơn nếu không cố chen chân vào mảng sản xuất chip, đáng lẽ nên tập trung vào AI
