
Mạng sống đổi lấy những mạng sống: Sự phát triển của y tế trong lòng Thế chiến thứ nhất xảy ra như thế nào
Chiến trường trở thành một phòng thí nghiệm khổng lồ, nơi những nhà khoa học xuất sắc nhất đến để thử nghiệm những kỹ thuật mới nhất.
Tháng 8 năm 1914, rõ ràng là nước Pháp chưa chuẩn bị kỹ cho Thế chiến, một cuộc chiến tranh được dự báo là khốc liệt và đẫm máu chưa từng có trong lịch sử. Chỉ tính riêng trong ngày 22, hơn 27.000 binh sĩ đã thiệt mạng, biến nó trở thành ngày thảm khốc nhất trong lịch sử quân đội Pháp.
Sau chiến dịch đầu tiên kéo dài vỏn vẹn 11 ngày, thất bại trước quân Đức khiến Pháp phải rút lui dọc toàn tuyến biên giới phía Bắc. Hơn 75.000 lính tử trận cùng một lượng khổng lồ 200.000 thương binh phải sơ tán khỏi tiền tuyến.
Họ được chở ra ga xe lửa bằng những cỗ xe ngựa. Một số thương binh thậm chí phải nằm như hàng thồ hai bên hông những con la. Khi lên được tàu, những người bị thương được dồn cả vào khoang chở gia súc.
Lính Pháp bị thương nằm la liệt trên cỏ khô, không được băng bó, không có thức ăn và nước uống cho đến khi đoàn tàu chở họ dừng lại ở thành phố gần nhất.
"Một trong những chuyến xe lửa đã ném khoảng 500 người bị thương nặng xuống đường ray, phơi họ nằm dưới trời mưa mà không có gì che chắn", Harvey Cushing, người đứng đầu đơn vị tình nguyện Harvard tại Bệnh viện American Ambulance ở Paris khi đó kể lại.
Vậy là, người Pháp đã chuẩn bị tất cả những công nghệ vũ khí cho chiến tranh: súng máy, đạn dược, pháo hạng nặng... Nhưng họ lại quên không chuẩn bị một hệ thống y tế hậu cần cho những tổn thất khủng khiếp theo sau đó. Như Wynand Korterink, cố vấn y tế tại trụ sở NATO nói:
"Những người bắt đầu chiến tranh thế giới thứ nhất, họ không hề nghĩ đến y tế".

Chiến tranh thế giới thứ nhất là cuộc chiến tranh quy mô lớn và khốc liệt bậc nhất lịch sử, chỉ đứng sau Thế chiến thứ hai. Trong hơn 4 năm đẫm máu, gần 10 triệu binh lính đã thiệt mạng, 8 triệu người khác mất tích và hơn 21 triệu người bị thương.
Nó đặt ra cho y tế những tình huống cấp cứu phức tạp, trên quy mô chưa từng có trong lịch sử: Làm sao để sơ tán binh sĩ một cách nhanh nhất từ tiền tuyến về bệnh viện? Làm sao để vết thương của họ không bị hoại tử do nhiễm trùng? Làm sao để đưa một bệnh nhân vào trạng thái hôn mê, giúp giảm đau và truyền máu cho họ trong khi phẫu thuật?
Những câu hỏi đã được giải đáp hoàn toàn ngày hôm nay, nhưng trong hoàn cảnh của Thế chiến thứ nhất, các bác sĩ còn chưa có ô tô cứu thương, con người chưa tìm ra kháng sinh, thuốc gây mê và chỉ biết truyền máu bằng cách nối mạch máu trực tiếp từ người này sang tay người khác…
Trên thực tế, có rất nhiều tiến bộ y tế đã được nghiên cứu và hoàn thiện để phục vụ thế chiến. Một mặt nào đó, có thể nói chiến tranh xảy ra đem đến cơ hội lớn để thử nghiệm những kỹ thuật và phương pháp điều trị y tế mới.
"Bạn có thể nói chiến trường là một phòng thí nghiệm khổng lồ cho y tế, nơi những nhà khoa học giỏi nhất tìm đến để thử nghiệm những kỹ thuật mới nhất", tiến sĩ Leo van Bergen, nhà nghiên cứu lịch sử y tế đến từ Đại học Vrije, Hà Lan cho biết.
"Marie Curie, cùng con gái của bà Irène, đã đến tận tiền tuyến để lắp ráp những cỗ máy chụp X-quang ở đó". Bác sĩ phẫu thuật người Pháp Alexis Carrel, đoạt giải Nobel Y học năm 1912 khi đang ở Mỹ, cũng trở về quê hương để phục vụ quân y.

Chỉ tính riêng trên tiền tuyến nước Pháp, họ đã may mắn có sự phục vụ của một loạt các tên tuổi lớn như Théodore Tuffier, George Crile, Harvey Cushing, Henry Dakin…
"Khi được nhìn nhận lại dưới con mắt của nhiều bác sĩ, chiến tranh không chỉ là kẻ thù, mặc dù nó chết chóc, khiến nhiều người bị thương và rơi vào bệnh tật. Chiến tranh còn là trường học, là giáo viên. Chiến tranh là bác sĩ của những bác sĩ", tiến sĩ Bergen nói.
"Chiến tranh thực sự bằng cách nào đó, đã có thể tìm ra cách cứu sống mọi người, nhưng làm được điều đó thì cũng phải trả giá bằng rất nhiều sinh mạng".

Pháp liên tục đại bại trước quân Đức trong chiến dịch biên giới, cho đến khi họ rút được về sông Marne. Từ ngày 5-12 tháng 9 năm 1914, lần đầu tiên liên quân Pháp-Anh cầm cự lại được quân Đức để bảo vệ Paris.
Mặc dù vậy, những điều kiện cứu thương tồi tệ vẫn bao vây trận Marne. Tại một ngôi làng gần Meaux, khoảng 1.000 binh lính Pháp bị thương đang phải nằm chờ trong cỏ khô. Đối với những người lính này, thời gian là thứ quyết định lớn đến tính mạng của họ.
Thống kê cho thấy 4/5 số binh sĩ tử vong trong 1 tiếng đồng hồ sau khi bị thương. Nó được biết đến như "giờ vàng" cho cấp cứu và truyền máu. Và cũng từ đây mà điểm yếu của những cỗ xe cứu thương ngựa kéo phổ biến thời đó lộ rõ.
Mặc dù chúng có thể vượt qua được địa hình phức tạp, những con ngựa di chuyển rất chậm và chắc chắn bị mệt mỏi khi phải đưa đón một lượng thương binh quá lớn.
Vì vậy, để giải cứu những thương binh ở Marne, đại sứ Mỹ tại Pháp Myron T. Herrick đã gọi cho tất cả những người bạn có ô tô. Ông yêu cầu sự cứu trợ từ họ, đặc biệt là những ai đang ở gần American Hospital, một trường học nhỏ được tân trang lại thành bệnh viện quân sự phục vụ Thế chiến.
Và thế là một đội xe cứu thương ngẫu hứng ra đời, thay thế cho những cỗ xe ngựa kéo. Những người bạn của Herrick mang về 34 binh lính bị thương trong lượt chạy đầu tiên, và tăng dần trong từng đợt tiếp theo. Nó đã tạo ra sự khác biệt giữa sự sống và cái chết, giữa việc bị cắt cụt và được chữa lành.

Chiến dịch giải cứu những người lính ở Meaux tỏ ra hiệu quả khiến American Ambulance thành lập hẳn một đội xe cứu thương lên đến hơn 100 chiếc vào cuối năm đầu tiên của cuộc chiến. Sự thay thế tiếp tục tỏ ra hiệu quả khiến các hãng xe thi nhau thiết kế ra những mẫu xe cứu thương để gửi đến chiến trường.
Ban đầu là Ford Motor, họ cải tạo khung của chiếc Model-T để có được một thùng xe phía sau chở thương binh. Những chiếc cứu thương Model-T rất nhẹ, hoàn toàn có thể đi vào các địa hình chiến trường phức tạp mà trước đây, người ta tin chỉ ngựa mới tới được. Nếu chiếc xe chẳng may bị mắc kẹt, một nhóm binh lính hỗ trợ hoàn toàn có thể nhấc nó lên.

Cùng với Ford, nhiều hãng xe khác cũng bắt đầu thiết kế những mẫu xe cứu thương, bao gồm Rolls-Royce, Fiat, Crossley, Lanchester…
Mặc dù chiếc xe ô tô cứu thương đầu tiên đã ra đời từ cuối thể kỷ 19, phải cho tới thế chiến thứ nhất chúng mới thực sự chứng minh sự hiệu quả và phát triển bùng nổ. Chỉ tính riêng hãng Ford, đến tháng 11 năm 1918, họ đã gửi tổng cộng 4.362 chiếc Model-T phiên bản cứu thương đến chiến trường.

Chiến tranh thế giới thứ nhất là lần đầu tiên trận địa và các hệ thống chiến hào được sử dụng. Những đội hình phòng thủ và tấn công theo hình ô vuông được thay bằng đội hình tản mát. Thành quách và pháo đài được thay thế bằng hệ thống chiến hào với ụ súng máy, dây thép gai, các bãi mìn ở phía trước và trận địa pháo phía sau.
Chiến tranh trận địa thiên về phòng thủ, khó tấn công nên diễn biến rất chậm chạp. Hai bên thường giằng co nhau và chủ yếu đạt tới chiến thắng nhờ vào sức chịu đựng dẻo dai thay vì tiêu hao lực lượng.
Phân tích cho thấy, chiến hào có thể giúp cơ hội sống của binh lính tăng lên tới 90% trong chiến trận. Thế nhưng, nó lại là câu chuyện hoàn toàn khác với binh sĩ bị thương.
Lưu trú trong những đường hào chật chội, ẩm thấp và mặc những bộ quân phục bẩn suốt nhiều ngày khiến họ bị nhiễm trùng. Và trong Chiến tranh thế giới thứ nhất, khi con người chưa có thuốc kháng sinh thì nhiễm trùng đồng nghĩa với cắt cụt chi hoặc tử vong.
George Crile, bác sĩ dẫn đầu một đơn vị quân y tình nguyện Mỹ phục vụ tại chiến trường Pháp, đã viết trong nhật ký làm việc của mình một ngày tháng 1 năm 1915:
"Trong giai đoạn đầu của cuộc chiến, đặc biệt là trong vòng sáu tuần đầu, 300.000 binh sĩ Pháp đã bị thương - và bởi số lượng bác sĩ giỏi là giới hạn, một con số khủng khiếp những ca cắt cụt không cần thiết đã được thực hiện. Chia sẻ một bí mật đã được giữ kín tuyệt đối, Tuffier nói với tôi khi mắt ông ngấn lệ, rằng hơn 20.000 ca cắt cụt đã được thực hiện".
Vấn đề nan giải chính là các bác sĩ không có chất khử trùng hiệu quả để tiêu diệt những con vi khuẩn hung hăng, như Clostridium perfringens, gây ra một dạng hoại tử nhanh chóng được gọi là hoại tử khí.
Những người lính sống trong hầm của các chiến hào, và nếu họ bị thương, vết thương của họ ngay lập tức bị hoại tử. Năm 1915, Théodore Tuffier, bác sĩ phẫu thuật hàng đầu của Pháp, cũng là người được bác sĩ Crile nhắc trong nhật ký, đã chứng minh với Học viện Y khoa rằng: 70% những ca cắt cụt là do nhiễm trùng chứ không phải do chấn thương ban đầu gây ra bởi đạn, pháo.
"Giáo sư Tuffier nói rằng chất khử trùng đã không đem lại sự hiệu quả, rằng các trường hợp hoại tử khí là khó xử lý nhất", bác sĩ Crile viết. "Tất cả những vết thương thâm nhập ở bụng, ông ấy nói, gây tử vong vì sốc và nhiễm trùng. Bản thân ông ấy đã cố gắng phẫu thuật ngay lập tức cho 15 trường hợp có các vết thương thâm nhập vùng bụng, và ông thất bại trong cả 15 trường hợp.
Thực tế là, họ [các bác sĩ] đã từ bỏ tất cả nỗ lực để phẫu thuật vết thương ở bụng. Tất cả các vết thương lớn nhỏ đều bị nhiễm trùng. Những chất khử trùng thông thường, borloride, carbolic, iốt, vv, thất bại".

Tuy nhiên, quân đồng minh đã sớm nhận được sự trợ giúp y tế từ Viện nghiên cứu y học Rockefeller ở New York. Bác sĩ phẫu thuật người Pháp Alexis Carrel, người từng làm việc tại đây trước chiến tranh, xin được từ quân đội Pháp một lâu đài bỏ hoang ở Compiègne gần tiền tuyến. Ông đã cải tạo nó thành một bệnh viện quân sự.
Viện Rockefeller cung cấp cho Carrel một máy X-quang cùng nhiều thiết bị khác để xây dựng một phòng thí nghiệm. Nhưng đáng giá hơn cả, họ gửi đến cho ông một cái đầu, nhà hóa sinh người Anh Henry Dakin.
Tiền tuyến dường như là nơi tập trung những thiên tài. Alexis Carrel sinh năm 1873 tại một ngôi làng ở Lyon, Pháp. Mẹ ông là một thợ thêu, người có lẽ đã truyền cảm hứng kim chỉ cho ông, nhưng là để trở thành một bác sĩ phẫu thuật và khâu vết thương.
Carrel học y ở Đại học Lyon, cho đến tuổi 29, ông phát triển được một kỹ thuật khâu ghép mạch máu, mở đường cho các ca ghép tạng sau này. Năm 1904, ông tới Canada, rồi chuyển sang Mỹ làm việc. Carrel đoạt giải Nobel Y học vào năm 1912, sau đó trở về quê hương phục vụ khi Thế chiến nổ ra.
Bằng kinh nghiệm và những quan sát của mình, Carrel nhận ra các ca phẫu thuật muốn diễn ra an toàn, thì cần có một giải pháp để chống lại nhiễm trùng. Ông có thể thiết kế một thủ thuật phân phối chất khử trùng để rửa vết thương, nhưng đó là chất nào thì không phải chuyên môn của Carrel.

Nhiệm vụ tìm ra chất khử trùng đó được đặt ra cho Darkin, một trong những nhà hóa sinh tiên phong nghiên cứu enzyme và sự chuyển hóa axit amin. Khi tới Pháp, ông đã giúp Carrel điều hành phòng thí nghiệm sát tiền tuyến.
Ở đây, Darkin đã thử nghiệm hơn 200 hợp chất có khả năng rửa vết thương thể diệt khuẩn. Ông đo các tác động của chúng trên mô người và vi khuẩn. Tất cả các chất khử trùng tiềm năng được đưa ra xem xét cấu trúc hóa học, ưu nhược điểm. Và cuối cùng, Darkin đã tìm ra sodium hypochlorite (NaClO) pha loãng là thứ thích hợp nhất.
Khi dùng để rửa vết thương, clo trong NaClO phản ứng với nước để tạo thành axit hypochlorous (HClO) . Axit này có tác dụng kháng khuẩn mạnh trong mô. Thực tế, bạch cầu trung tính của cơ thể cũng sinh ra một lượng nhỏ thành axit hypochlorous (HClO) để tiêu diệt vi khuẩn và virus.
Không giống như các dung dịch diệt khuẩn mạnh hơn có chứa axit carbolic hoặc iốt, NaClO không làm tổn thương tế bào sống hoặc mất hiệu lực khi gặp huyết thanh trong cơ thể người.
Sau khi Darkin tìm ra được chất diệt khuẩn, Carrel đã đưa nó vào hệ thống điều trị nhiễm trùng của ông. Nó bao gồm một chai chứa NaClO, một hệ thống dây truyền cao su đục lỗ đặt xuyên vào vết thương hở của binh sĩ với vải thấm xung quanh băng lại. Điều này cho phép dung dịch diệt khuẩn được truyền vào để rửa vết thương trong mỗi khoảng thời gian từ 3-4 tiếng.
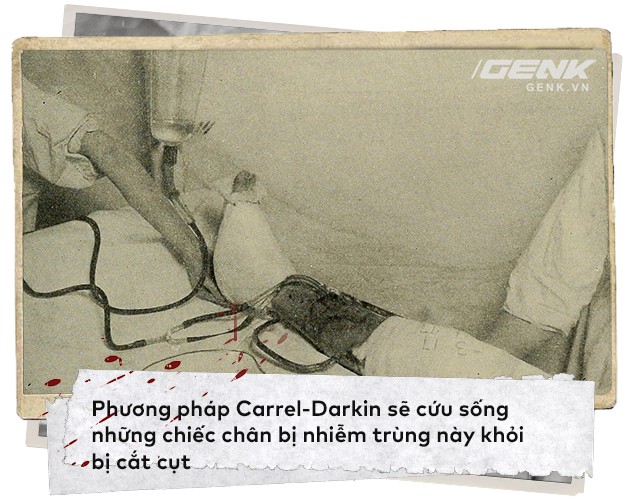
Kỹ thuật sau đó được đặt tên theo cả 2 nhà khoa học, gọi là "Phương pháp Carrel-Dakin". Nó đã làm giảm tỷ lệ nhiễm trùng, cứu lấy mạng sống và cả chân tay cho các binh sĩ trong thế chiến thứ nhất khỏi bị cắt cụt.
Với ưu điểm giá rẻ và hiệu quả, phương pháp Carrel-Dakin đã được sử dụng rất phổ biến ở Châu Âu từ trong và sau thế chiến thứ nhất. Nó được dùng để điều trị hoặc ngăn ngừa nhiễm trùng cho các vết cắt, trầy xước, rách, loét da, bỏng và thậm chí cả trong khi phẫu thuật.
Mặc dù vậy, nhược điểm của phương pháp này là triển khai khá phức tạp và yêu cầu sự có mặt của các bác sĩ có trình độ. Hơn nữa, sau khi kháng sinh ra đời trong thế chiến thứ hai và trở thành một cách hiệu quả và đơn giản hơn để điều trị nhiễm trùng, ứng dụng của phương pháp Carrel-Dakin dần bị thu hẹp lại.
Bây giờ, nó chỉ được sử dụng trong các trường hợp hoại tử nặng, để chống lại các vết thương mạn tính, thường chứa vi khuẩn kháng kháng sinh.

Dominiek Dendooven, nhà nghiên cứu tại Bảo tàng Flanders Fields ở Ypres, Bỉ cho biết: "[Khi thế chiến thứ nhất bắt đầu] gây mê cũng là một vấn đề lớn, các bác sĩ đã biết dùng mặt nạ chloroform và một số phương pháp gây mê khác. Nhưng thỉnh thoảng, mà thực ra là rất thường xuyên, những người lính vẫn tỉnh dậy giữa quá trình phẫu thuật, một số khác thì bị sốc chết bởi chính thủ thuật gây mê".

Cùng thời điểm đó ở Hoa Kỳ, bác sĩ George Crile và y tá của ông Agatha Hodgins đang nghiên cứu một phương pháp gây mê thay thế cho ete và chloroform. Họ phát hiện rằng hỗn hợp khí nitơ oxit và oxy được sử dụng ở tỷ lệ thích hợp sẽ cho hiệu quả gây mê an toàn hơn.
"Oxy sẽ là ánh đèn hoa tiêu giữ cho ngọn lửa sự sống cháy an toàn. Nếu ánh sáng quá mạnh, bệnh nhân ngay lập tức tỉnh dậy, nếu quá yếu, bệnh nhân sẽ bị hôn mê sâu, nếu không có oxy, bệnh nhân sẽ chết. Tuy nhiên, với dòng khí ổn định dưới một áp suất không đổi, bệnh nhân sẽ dễ dàng được đưa vào vùng gây mê an toàn", bác sĩ Crile viết.
Ông cùng với Hodgins đã mang 18 bình khí lớn, chứa hơn 11.300 lít khí oxit nitơ từ Mỹ sang Pháp để phổ biến kỹ thuật gây mê của mình. Vào tháng 1 năm 1915, đội bác sĩ và y tá ở Lakeside đã bắt đầu một loạt các đợt huấn luyện ba tháng cho các đồng nghiệp Pháp. Bác sĩ Carrel và nhà hóa sinh Dakin cũng tham gia vào đợt huấn luyện này.
Crile và Hodgins đã chứng minh cho họ thấy hỗn hợp oxit nitơ và oxy có thể đưa bệnh nhân vào trạng thái ngủ mà không khiến họ bị sốc. Ban đầu, các bác sĩ Pháp còn tỏ ra nghi ngờ kỹ thuật gây mê mới này, nhưng những cái nhìn đã đi từ khinh miệt đến ngưỡng mộ.

Hiệu quả của kỹ thuật gây mê sử dụng hỗn hợp oxit nitơ và oxy hết sức ấn tượng. Katherine Balts, một trung tá thuộc Quân đoàn Y tá Quân đội Mỹ đã viết rằng "92% binh sĩ bị thương được đưa tới bệnh viện quân đội đã được cứu sống".
Năm 1919, chủ tịch Hiệp hội Phẫu thuật Hoa Kỳ L.F. Pilcher cũng nhấn mạnh sự đóng góp của kỹ thuật gây mê mới, ông viết "hơn 93% thương binh đã được chăm sóc và hồi phục sau phẫu thuật, khoảng 70-80% trở lại làm nhiệm vụ sau 2 tháng".

Song song với sự phát triển của gây mê để phục vụ những ca phẫu thuật, truyền máu cũng là một thủ thuật có tính quyết định đến mạng sống của thương binh trong Thế chiến thứ nhất. Mặc dù vậy, "thủ thuật truyền máu thời đó cũng rất lạc hậu. Máu được bơm ra từ cơ thể của một người và truyền trực tiếp vào cơ thể một người khác", Dendooven cho biết.
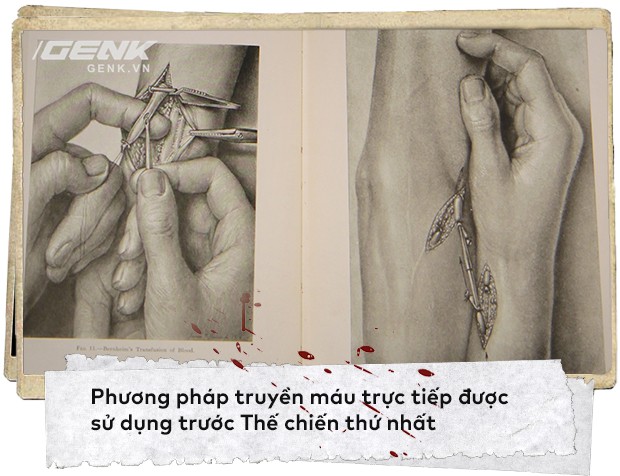
Truyền máu trực tiếp bằng nối mạch máu được phát triển từ đầu thể kỷ 20, bởi chính bác sĩ Carel và sau đó được cải tiến bởi bác sĩ Crile. Nhược điểm của phương pháp này là nó đòi hỏi phải cắt xuyên da cả người nhận lẫn người cho máu, để lộ các mạch máu ra ngoài.
Kỹ thuật yêu cầu khả năng phẫu thuật tuyệt vời của bác sĩ, và cũng rất tốn thời gian, thường từ 2-3 tiếng đồng hồ. Suốt quá trình phẫu thuật đó, cả bệnh nhân và người cho máu phải nằm cạnh nhau để việc truyền máu không gián đoạn.
Lí do mà các bác sĩ phải truyền máu trực tiếp, đó là họ chưa biết sử dụng chất chống đông. Máu được rút ra khỏi cơ thể người cho sẽ ngay lập tức đông lại, nếu không được truyền ngay cho người nhận, và họ không hề có giải pháp nào cho điều đó.
Phải đến năm 1913, hai bác sĩ người Anh AR Kimpton và JH Brown mới tìm ra cách chống đông máu đơn giản. Họ dùng những bình thủy tinh phủ màng parafin để đựng máu. Với bề mặt nhãn mịn, parafin có thể làm chậm quá trình đông.
Cùng với đó, Edward Lindemann, một bác sĩ người Mỹ tìm ra được cách sử dụng kim lấy ven để thu thập máu, tránh việc phải mổ lộ các mạch máu qua da.
Khi chiến tranh thế giới thứ nhất bắt đầu, các nhà khoa học cũng phát hiện natri citrate có thể sử dụng để chống đông máu. Nếu kết hợp với dextrose, máu có thể được lưu trữ lên tới 4 tuần.
L. Bruce Robertson, một bác sĩ người Canada, đã kết hợp tất cả các kỹ nghệ trên và xuất bản một thủ thuật thu thập và truyền máu tiêu chuẩn trên tạp chí Y khoa Anh. Năm 1917 ông đến Pháp và thành lập một ngân hàng máu đầu tiên trong lịch sử để phục vụ chiến tranh.
Robertson chọn những người hiến có nhóm máu O, nhóm máu có thể truyền cho tất cả mọi người. Máu của họ được thu thập vào bình thủy tinh, pha với chất chống đông để được lưu trữ. Các bình thủy tinh được đưa vào hộp đạn lót mùn cưa và bông băng để không bị vỡ.

Sau đó, các bác sĩ vận chuyển những hộp máu này tới tất cả các phòng phẫu thuật dã chiến ở tiền tuyến, nơi chúng phục vụ việc cứu chữa thương binh một cách đắc lực.
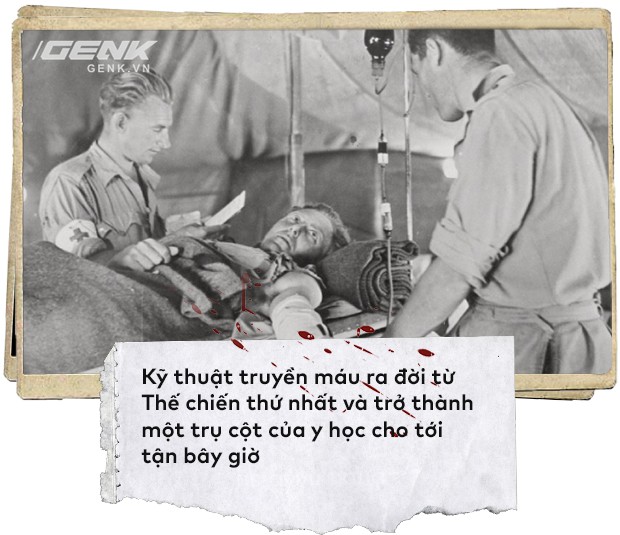
Giữa thời điểm bắt đầu Thế chiến thứ nhất cho tới khi nó kết thúc, kỹ thuật truyền máu đã phát triển từ chỗ đòi hỏi một bác sĩ có tay nghề, phẫu thuật nối mạch máu lộ thiên của 2 bệnh nhân tới chỗ đơn giản hóa, chỉ cần một người bình thường được đào tạo, cắm kim truyền vào mạch máu cho người nhận.
Truyền máu đã giải phóng không gian phòng phẫu thuật, không yêu cầu người cho máu phải có mặt. Ngoài việc điều trị sốc do mất máu, trong Thế chiến thứ nhất, thủ thuật này cũng cứu sống hàng ngàn thương binh bị ngộ độc khí CO, nhiễm trùng máu và có các vết thương mạn tính.
Thủ thuật truyền máu đã đi ra từ Thế chiến thứ nhất, và trở thành một trong những thực hành y tế quan trọng nhất cho tới tận bây giờ.
Có thể thấy, y học trong Thế chiến thứ nhất đã tiến bộ theo nhiều hướng khác nhau. Từ 21 triệu người bị thương, các bác sĩ đã có một cuộc đại thử nghiệm để phát triển hàng loạt kỹ thuật cứu người, nhiều trong số đó đã trở thành nền tảng của y học hiện đại.
Chúng ta đã đi từ việc cắt cụt chi như là giải pháp duy nhất, đến việc vận chuyển binh sĩ tới được bệnh viện, khử trùng vết thương của họ và phẫu thuật để sửa chữa các thiệt hại gây ra bởi đạn, pháo. Xe cứu thương, thuốc sát trùng, gây mê và truyền máu là những trụ cột mà y tế ngày hôm nay có được từ những đau khổ của Thế chiến thứ nhất.
Nhưng điều gì đã truyền cảm hứng cho những tiến bộ lớn này trong y học? Đó là nhu cầu được cứu chữa.
Nếu như năm 1815, những khẩu súng trường ở Waterloo phải nhồi đạn từ miệng nòng và chỉ bắn được 4 phát/phút. Gần tròn 1 thế kỷ sau đó, chạy đua vũ trang ở Châu Âu đã cho ra đời những khẩu súng máy bắn với tốc độ 600 phát/phút.
Đó là còn chưa kể đến pháo hạng nặng, pháo tầm xa, khí chlorine, mustard… những công nghệ giết người lần đầu tiên xuất hiện gây ra những tổn thất nặng nề chưa từng thấy. Y học chỉ là đã cố gắng để theo kịp. Dĩ nhiên cái giá phải trả là rất đắt.
Như bác sĩ Alexis Carrel từng nói: "Khoa học đã có thể hoàn thiện cách người ta chết: Tại sao không làm điều đó để cứu sống con người?". Y học đã phát triển mạnh từ điêu tàn của chiến tranh, nhưng sự thật đó không có nghĩa là chúng ta cần chiến tranh để phát triển y học.
NỔI BẬT TRANG CHỦ

Google: Giải được bài toán 10 triệu tỷ tỷ năm chỉ trong 5 phút, chip lượng tử mới là bằng chứng về đa vũ trụ
Điều đáng ngạc nhiên hơn cả là nhiều người trên cộng đồng mạng thế giới lại đang đồng tình với kết luận của Google.

Gần 2025 rồi mà vẫn dùng USB để lưu công việc thì quả là lỗi thời
